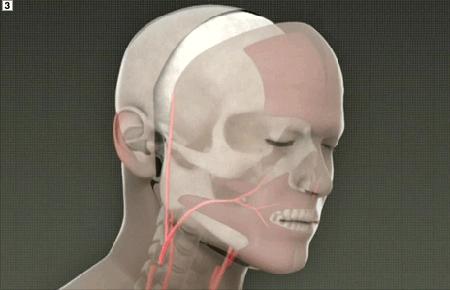
¿Cómo definiría el cambio de una expresión facial tras una cirugía de rostro?
Primero queda afásico. Nuestros tejidos están en su sitio y sostenidos en contra de la fuerza de gravedad por la acción de los músculos y nuestros gestos. Pero una vez que se trasplanta la cara no hay actividad muscular, entonces la cara está “relajada”, la vemos caída, los párpados vencidos, los labios sin tono. Poco a poco, los nervios van inervando los músculos y recuperando la posición de los tejidos. Se calcula que pasan seis meses hasta que el paciente tenga competencia labial: cerrar los labios, hablar, comer y sonreír.
¿Cuál es su opinión sobre el tratamiento y los resultados del trasplante parcial de rostro hecho a Isabel Dinoire?
Isabel Dinoire es el primer caso, por lo tanto tuvo algunas deficiencias o desviaciones que se han sorteado. Es una paciente con problemas psiquiátricos. Tal vez otro grupo de trasplante no lo hubiera hecho. Lo hicieron ellos y abrieron la posibilidad del trasplante de cara. De hecho trató de suicidarse antes de perder el rostro. No era ideal para el trasplante de cara, sin embargo, por ciertas razones, se hizo en ella el trasplante. La unidad fisiológica que se trasplantó: nariz, labios y barbilla dio un resultado excelente: le permite comer, hablar.
Hoy los trasplantes de cara son extraordinariamente magníficos. Un paciente que no tiene cara no tiene vida. Y más que eso, le permite respirar por la nariz, porque si no traerían un tubo, tendrían que aspirarse el moco; una vez que tienen labios pueden deglutir y hablar. Entonces, funcionalmente son exitosos y es fenomenal a nivel psicológico para el paciente, y socialmente es igual.
Los pacientes que no tienen cara o brazos, están luchando por sus derechos humanos para que se considere que es tan importante la cara como un riñón.
Y por ello ¿que sea parte de la asistencia social?
Sí. Se debe tratar. Ya hay un proyecto de ley en Europa y Estados Unidos para que se considere igual: como si fuera un trasplante de órganos.
¿Cómo es la vida de alguien que vive con un trasplante? ¿Cuáles son sus cuidados, sus diferencias?
La vida es casi normal. Es más, hablando con los pacientes trasplantados, su vida es un éxito. Antes no podían hacer nada, hoy hacen mil cosas más que cuando estaban enfermos. ¿Qué no pueden hacer? Evitar procesos que estén muy contaminados, por ejemplo, no meterse a un basurero porque se pueden infectar; gastar un poco más de dinero, trabajar más. Los pacientes que han recibido un trasplante de mano tienen una vida 95% normal; hay riesgos pero les permiten andar en actividades normales. No necesitan llevar cubre boca y pueden comer en la calle con ciertas limitaciones.
¿Cuáles son las dificultades en una cirugía de trasplante de rostro?
La inserción de los músculos, el conducto lagrimal y los nervios que son pequeños y le dan movimiento a la cara. La sutura debe ser lo más perfecta para que las cicatrices sean imperceptibles y colocarlas en sitios especiales. La cabeza sangra mucho y la cirugía dura 24 horas., se requiere una fortaleza quirúrgica para estar atento a todos los detalles. Un nervio mal colocado movería parte de la cara y eso sería un desastre. Requiere la planeación más compleja y la ejecución más difícil, y mucho adiestramiento en microcirugía; quirúrgicamente es un reto. Es la reina de las cirugías.
Como sociedad, debemos tener el conocimiento pleno de que el paciente está dispuesto a dar la vida por un trasplante, porque nadie sabe qué es no tener cara. Como especialistas, tenemos que identificar entre su depresión y el positivismo de salir adelante, en que no sea una idea suicida. Es un reto psiquiátrico y psicológico convencer a los familiares pues suelen decir: “te queremos así” o “estamos concientes de que tú no vales por tu cara, sino por tus sentimientos”, pero no entienden y nos dicen “es que no quiero que mi hijo se muera”, pero no se va a morir. Luego, hacerles ver que no se parecerá al donador, que no va a ser “el donador que se llamaba Juan”, sino que tendrá una identidad diferente, que no va a ser su hijo es cierto, no se va a parecer, será una nueva fisonomía, pero es cuestión de aceptarla y adaptarse a ella. Así como lo han aceptado desfigurado y así lo quieren, ahora con una mejor presentación lo deben de querer.
Otro reto es el económico: cuesta mucho dinero. Porque los medicamentos valen entre 30 y 50 mil pesos al mes. Por eso la seguridad social debería de cubrirlo.
¿En el caso de las manos, cuáles son los retos?
Uno de los problemas eran las huellas digitales pues tenían las de la persona muerta. Ahora, al hacerse un trasplante, lo que se registra son las huellas con el nombre del receptor. Antes era un caos.
¿Usted ha participado en trasplantes de rostro?
No. Hay 30 equipos que hacen trasplantes de rostro y manos (12 que hacen solo de cara), en Estados Unidos, Francia, España, Alemania, Italia, Bélgica, Malasia, etcétera. México es uno de ellos, tiene un proyecto que lleva cinco años. Hay que luchar con las leyes ante la deficiencia de la atención médica. Quizás empezaremos el año que entra, tenemos muchos candidatos en estudio pero ninguno registrado.
De trasplantes de mano tenemos también candidatos, y uno que ha cubierto todos los requisitos, es una persona de 51 años.
¿El trasplante de rostro es el más complejo?
Sí. Incluso más que el de corazón. Con acepciones diferentes, si no se trasplanta el corazón, el paciente muere.
¿Por qué eligió esta especialidad, Doctor? ¿Cuál es su motivación?
Mi especialidad es cirugía plástica y luego los trasplantes. La cirugía plástica es una especialidad; hoy se cree que se trata de cirugía estética aunque sea una parte menor de la cirugía plástica que también implica la reconstrucción en forma y función de cualquier parte corporal, a veces del esófago, del recto, de la tibia. Cuando un ortopedista ya no puede con un hueso, le llaman a un cirujano plástico, cuando alguien no puede con un estómago perforado, le llaman a un buen cirujano plástico para reconstruirlo. Implica la reconstrucción de tejidos. Cuando reconstruimos algo, lo hacemos de manera que se parezca a lo que estamos reconstruyendo: allí viene la estética. Por eso me encantó.
¿Por qué los trasplantes? Pues es la evolución natural de la cirugía. La medicina va hacia eso. En lugar de estar reconstruyendo una mano dañada, se pone una nueva. Todos en la comunidad médica: inmunólogos, genetistas, farmacobiólogos, trabajan para que el proceso de trasplante sea más sencillo: que no se tengan que tomar tantos medicamentos, que la cirugía no sea tan laboriosa; todo mundo está trabajando. En cinco o diez años, los trasplantes serán lo más común. Hay grupos muy fuertes en esto, y mucho dinero, además el gobierno de Estados Unidos está invirtiendo de manera considerable para sacar adelante a los soldados mutilados por la guerra, que no tienen brazos, pies, cara, que no tienen mandíbulas.
¿El origen de la cirugía plástica está relacionado con los heridos de la primera guerra mundial?
Así es. Allí toma fuerza la cirugía plástica. Y después de la guerra del Golfo Pérsico, los trasplantes.
¿Cuál es la sensación que vive cuando un trasplante es exitoso?
Tuvimos la oportunidad de vivir un trasplante con una niña de 16 años que perdió los brazos. Era muy inteligente. Las mujeres son muy inteligentes. Entonces, convenció a todos y se ganó el corazón de todo el hospital. Y trabajamos buscando el donador. Cuando terminamos la cirugía, ella se despertó y dijo: “tengo mis brazos, puedo mover mis brazos, siento los brazos, me duelen los brazos". Después, la niña murió por la aplicación de un medicamento que tuvo una reacción inmunológica. El equipo sintió alegría, luego dolor, atravesamos todo lo duro que vino después, como los sentimientos de culpa de los familiares. Después de un año intenso de estudio del caso, supimos qué paso. Hay un riesgo. Por eso, ante el riesgo, los familiares prefieren que no se haga nada. Si todo sale bien, como con la mayoría de los pacientes, es un éxito. Nuestro equipo está formado por gente joven. En Francia, reciben un sueldo y son investigadores. Aquí el único viejo soy yo. El resto del equipo son idealistas, estudiantes de medicina que quieren hacer algo y trabajan por idealismo.
Muchas veces cuando hay un accidente, y se pierde un miembro, hay una sensación del miembro perdido ¿no es así? ¿A qué se debe?
Sí. El miembro fantasma. Existimos porque tenemos la percepción de nosotros en el cerebro. Allí hay un área de representación cortical de la mano, del pulgar, del pie, del busto, de todo. Nos movemos inconscientemente, tenemos calculada la distancia de nuestra nariz, de manera que podemos girar. Entonces, cuando uno pierde un segmento corporal, un dedo, el área cerebral existe y allí va a estar: aunque no esté el dedo, el cerebro lo registra.
La sensibilidad de cada persona dirá cuando existe un miembro fantasma. El cerebro le manda la señal y le dice que allí está, y el paciente siente la señal. Si duele, duele mucho. Es difícil de tratar, aunque le pongan analgésico, se sigue captando el dolor. Desaparece con el tiempo, el área se va diluyendo y las zonas continuas se extienden a la de aquel dedo, van invadiéndola, tomando su lugar hasta que desaparece, pero tarda mucho tiempo.
¿Y cómo es posible que duela algo que no está?
Pues porque sí está en el cerebro. Orgánicamente, el nervio de mi dedo está acá (se señala la cabeza), allí está la terminal y sigue estando. No es psicológico es orgánico. Lo que cambia es la duración de la sensación, algunas duran mucho y otras no.
Aunque el nervio esté cortado, se siente porque la representación está aquí, en el cerebro.
(Ciudad de México, 1975) es autora, entre otros, de El animal sobre la piedra (Almadía, 2000) y El beso de la liebre (Alfaguara, 2012). En 2022 obtuvo el Premio de Literatura Sor Juana Inés de la Cruz por su novela más reciente, Isla partida (Almadía, 2021).