¿Qué requisitos debe cumplir una persona para ser donador?
El paciente debe ser sano: no tener cáncer, infecciones, tumores o enfermedades degenerativas; salvo algunas excepciones como una diabetes bien controlada. Debe presentar muerte cerebral certificada por alguno de los dos medios existentes: un electro encefalograma o una angio resonancia, esta última evalúa el flujo sanguíneo que llega al cerebro. Todo lo demás está vivo menos el cerebro. El último requisito es que los familiares estén de acuerdo. En países latinos como México, son los familiares quienes deciden si es un donador o no.
Si quiere donar la cara, no debe tener desfiguraciones o cirugías previas. Si se piensa que puede donar un brazo, debe estar sano, no tener cirugías previas ni deformidades.
¿Para recibir una donación?
Dependerá de qué tipo. Voy a hablar de lo que corresponde a los tejidos compuestos o externos. Estos trasplantes son considerados para mejorar la calidad de vida —a diferencia de los de corazón o riñón que son para salvar la vida y por lo tanto, se piden otros requisitos—. Para un trasplante de brazo o de cara es necesario que el receptor sea sano psicológicamente y psiquiátricamente; que conozca qué es un trasplante y acepte los riesgos que implica y esté dispuesto a tomar inmunodepresores: medicamentos que disminuyen las defensas inmunológicas para que el cuerpo permita la aceptación de tejidos que no son suyos.
¿Cuál fue el primer trasplante de la historia?
Es un sueño que ha tenido la humanidad desde hace mucho tiempo. El primer trasplante aparece con los santos Cosme y Damián, los santos de los trasplantes. [La historia cuenta que] a un parroquiano de una iglesia en Europa le amputaron la pierna por la mañana (él era blanco) y, en la tarde, había muerto un sirviente moro. Cosme y Damián, le quitaron la pierna al moro, se la pusieron al parroquiano y sobrevivió.
La época del trasplante moderno inicia en 1954, en la ciudad de Boston, Estados Unidos. El Dr. Joseph Murray realizó el primer trasplante de riñón entre gemelos. Le extrajeron el riñón a un gemelo que murió y se lo pusieron al que sobrevivió. Ese mismo médico, motivado por el éxito de aquel trasplante, comenzó estudios de inmunología y diez años después realizó trasplantes entre personas diferentes. Los gemelos homocigotos, son idénticos genéticamente; entre personas que no lo son hay un rechazo inmunológico. Allí comienza la era de los trasplantes de riñón, hígado, corazón, etcétera y, en 1998 se realizó el primer trasplante de extremidad superior, en Francia, después en Estados Unidos y en 2005 se hizo el trasplante de cara, el caso de Isabelle Dinoire, en Francia.
¿Hay alguna terapia psicológica para el paciente que va a recibir el trasplante?
Claro que sí. Primero el receptor, tiene que comprender el procedimiento. Se le va motivando y explicando que tendrá una parte visible que no es de él, que será un poco diferente. Desde que llega al hospital se le explica que no es nada malo; aunque él sabe que es de alguien más, una vez puesto, existe una interacción biológica y celular, del tal manera que empieza a ser parte de él. Cierto tiempo después gran parte de ese tejido es de él, sin embargo, seguirá siendo de alguien más, por eso tomará los inmunosupresores.
Se van escuchando sus miedos. Existen muchos miedos, de manera que si en el transcurso de esa preparación psicológica el paciente no es capaz de resolverlos o sortearlos positivamente, se desecha la idea.
Ahora ¿qué ha pasado? ¿qué problemas hemos tenido en la comunidad médica? El primer trasplante iba bien, pero la mano trasplantada era más blanca que la de la persona, entonces la familia lo empezó a rechazar y él, al ser rechazado, dejó de sus tomar medicamentos y la mano tuvo mal resultado. De ahí que, aparte del paciente, se dé también terapia a la familia.
En relación al trasplante de cara, se presentaba una duda tonta que tenía la comunidad médica antes de hacer el primer trasplante, sobre si el receptor se iba a parecer al donador, es decir, no iba a ser físicamente él sino el donador, y qué se pensaría cuando se le viera caminando si ya estaba muerto. Hoy podemos contestarlas bien: para un paciente que tiene una desfiguración facial importante y que requiere un trasplante de cara, se toma la cara de alguien que es similar en talla, en peso, en color, en constitución: el ancho, las orejas, etc. No se parece al donador, se parece más al receptor, pero es una persona nueva, diferente.
¿Cómo lo han aceptado los pacientes? A excepción del primero, el caso de Isabelle Dinoire, lo han aceptado bastante bien. Dinoire es una paciente diferente, la primera en recibir un trasplante parcial de rostro con ciertas deficiencias pero que abrió la puerta a una época de trasplantes de rostro. Ahora lo aceptan bastante bien porque se les prepara psicológicamente.
Una vez que el paciente despierta y ve su mano, está el psiquiatra para explicar cómo va y detectar los miedos.
Hay una película muy buena, que se llama Las manos de Orlac, del expresionismo alemán, está hecha en 1924 antes de que se hicieran los trasplantes reales. En ella se hace un trasplante de mano y esta mano va a ocasionar asesinatos. Es el primer antecedente de trasplantes en el cine, es muda.
¿Cuál es la preparación para recibir un trasplante de manos?
Es un proceso que dura de seis meses a un año. Una serie de estudios para detectar enfermedades que no estén clínicamente manifestadas, por ejemplo, una diabetes que se está formando y de la que todavía no hay una evidencia clínica. Incluye la valoración psiquiátrica, dental —para ver si no tiene caries—, valuación otorrinolaringológica para comprobar que no sufra alguna infección en la garganta o el oído; te hacen radiografías con el fin de detectar que no haya un tumor formándose o una infección oculta, que no tenga úlceras en el estómago o el intestino; y si hay algo de esto, lo tratamos. En ocasiones, tardan tres meses en cada especialidad, se valoran los nervios, las arterias. Se hace un estudio socioeconómico y psicológico a los familiares, quienes a veces retardan el procedimiento porque no están convencidos.
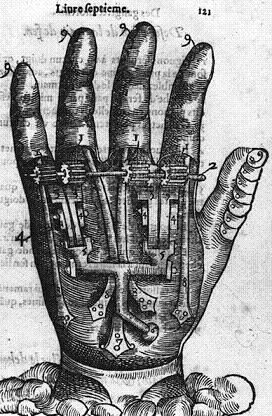
Después viene la preparación del equipo quirúrgico para determinar el color que tiene el paciente, el género, la disposición del vello, de las arrugas y cosas que son importantes para un buen resultado. Se buscan las similitudes y detalles técnico quirúrgicos: en dónde se va a pegar el hueso, dónde se van a conectar las arterias, en qué parte se van a colocar los nervios, en dónde se va a fijar la piel, estos estudios pueden tardar hasta seis meses. Por eso las evaluaciones de un paciente pueden demorar un año. Y el tiempo promedio para encontrar los donadores es mucho. Además, es preciso que cumpla los requisitos, no es fácil encontrar un donador de tejido externo.
¿Se puede trasplantar una mano de mujer a un hombre?
Sí. Se ha trasplantado. No una sola mano, ambas. Obviamente, es preciso que no haya una gran diferencia: que no sean muy femeninas las manos. El género, a veces, no es un factor limitante.

El 18 de mayo de este año, el Dr. Martín Iglesias, junto con el "Tlalpan Team", realizaron el primer trasplante de brazos en México.
(Ciudad de México, 1975) es autora, entre otros, de El animal sobre la piedra (Almadía, 2000) y El beso de la liebre (Alfaguara, 2012). En 2022 obtuvo el Premio de Literatura Sor Juana Inés de la Cruz por su novela más reciente, Isla partida (Almadía, 2021).